Wykład 15 Hydoksja Fetal i asphyxia noworodka
Struktura śmiertelności perinatalnej
Przedwczesność (50%).
Hipoksja wewnątrzmaciczna:
Rozciąganie;
Niedotlenienie w porodzie.
Wady rozwoju.
Zakażenie.
Wypadek lub obrażenia niezwiązane z porodem.
Inne niesklasyfikowane przyczyny.
W częstotliwości absolutnej najczęstszą przyczyną śmiertelności perinatalnej jest asphyxia wewnątrzmaciczna. Rozwój niewydolności łożyskowej i asphyxia płodu wiąże się z kompleksem zarówno czynników macierzyńskich, jak i owocowych, w tym adaptacyjnych możliwości płodu.
Czynniki wpływające na natchnienie płodu
Otoczenie zewnętrzne:
Ciśnienie atmosferyczne tlenu.
Czynniki matki:
Stężenie hemoglobiny i jego powinowactwo do tlenu;
Adaptacja sercowo-naczyniowa i oddechowa matki.
Czynniki łożyskowe.
1. Fizjologiczne:
Szybkość przewodu i przepływ krwi macicy.
2. Strukturalny:
Obszar powierzchni dyfuzji erossyny nabłonkowej;
Grubość membrany dyfuzyjnej worsiny;
Dyfuzyjne sutki.
Czynniki owocowe:
Stężenie i przeważa rodzaj hemoglobiny;
Emisja serca i dystrybucja przepływu krwi.
Mechanizmy adaptacji owoców do niedotlenienia
Koncentracja wysokiej hemoglobiny.
Wysokie powinowactwo hemoglobiny płodu (FHB) do tlenu.
Wysoka natężenie przepływu krwi.
Szybkość perfuzji narządów płodu jest wyższa niż fizjologiczna potrzeba tlenu.
Beztlenowy glikoliz.
Klasyfikacja hipoksji FET
Chroniczny.
Pogorszenie przewlekłego.
Klasyfikacja niedotlenienia
Trzymoksyczność:
Hipoksja matka (patologa ekstrainy);
Niepowodzenie łożyska (oderwanie łożysko).
Gemic:
Choroby płodu z zaburzeniami wiązania tlenu (choroba hemolityczna).
Krążeniowy:
Kompresja Pupovina;
Wrodzona wada serca.
Tkanka:
Niekompletne wykorzystanie tlenu z tkankami z naruszeniem systemów enzymatycznych.
Główne przyczyny niedotlenienia (cierpienia) płodu
Niewydolność łożyska.
Patologia płodu.
Kompresja kordu.
Matka hipoksji.
Niewydolność łożyska charakteryzuje się stopniowym zmniejszeniem przenoszenia tlenu i składników odżywczych do płodu.
Przejście składników odżywczych jest pierwszą funkcją, która jest przerywana z FPN z tworzeniem opóźnienia wzrostu płodu wewnątrzmacicznego, w celu zmniejszenia funkcji układu oddechowego łożyska z tworzeniem niedotlenienia. Trwałe niedotlenienie powoduje beztlenowy metabolizm i optosę płodu. W ten sposób znaczna objawnica kliniczna przewlekłej niewydolności łożyska jest opóźnieniem wzrostu płodu.
W ramach SzRP płodu rozumie się niezrozumienie jego rozmiarów z normalnym dla danego okresu ciąży. Początkowym kryterium obecności SZRP w dziecku jest zmniejszenie wartości jego masy ciała i (lub) wzrostu wiek ciążowego, przez 2 tygodnie (lub więcej) mniej niż rzeczywisty.
Ujednolicenie terminologii zgodnie z ICD-10 uważamy, że celowo oznacza określenie terminu "asymetryczna forma Szrp" niewielkiej masy płodu dla tego wieku ciążowego (RO.5.0), termin "symetryczny formularz SZRP" - Mały rozmiar płodu dla danego wieku ciążowego (RO.5.1) oraz termin "hipotrofia" - patologia związana z awarią płodu (RO.5.2).
Etiologia i patogeneza Szrp odbijają się na FIG. 101.
Figa. 101.Etiologia i patogeneza Szrp
Przy uogólnianiu przyczyny rozwoju płodu SzRP są ograniczone do następujących.
1. Zaburzenia metaboliczne z powodu różnych komplikacji ciążowych.
2. Wrodzone anomalie lub infekcja wewnątrzmaciczna.
3. niewydolność produkcji hormonów wzrostu płodu lub patologii ich receptorów.
Głównymi kierunkami w leczeniu niewydolności funkcji łożyska są następujące.
1. Normalizacja krążenia krwi łożyska macicy.
2. Normalizacja wymiany gazowej między organizmem matki a płodu.
3. Poprawa aktywności metabolicznej łożyska.
4. Wpływ na korpus płodu, który jest łożyska (ścieżka paraplventory).
Zasady teorii niewydolności łożyskowej
Terapia infuzji.
Anaboliczna, nootropowa terapia (Actovingin, chlorek karnityny, Instenon, potas orotatu, rybokoksyna itp.).
Terapia rozkładowa (Kuraltyl, aspiryna, heparyny o niskiej masie cząsteczkowej, pentloxifilain, Xanthinol nikotyna itp.).
Terapia przeciwutleniająca (kwas askorbinowy, tokoferol).
Terapia tocolitic.
Terapia ozonowa.
Terapia etiotropowa.
1. Terapia anaboliczna
AKTOVEGIN.- Hemoderivat o niskiej masie cząsteczkowej i kwasy nukleinowe.
Podstawowe działanie- wzrost metabolizmu energetycznego komórki. Mechanizmy działania.
Zwiększa spożywanie wewnątrzkomórkowe i pięć razy transport glukozy.
Zwiększa usuwanie i zużycie tlenu.
Stymuluje biosyntezę lipidową.
Chlorek Carnitine.
Główny efekt farmakologiczny- Zwiększenie wymiany energii komórki.
Mechanizmy działania.
Wykonuje transport wewnątrzkomórkowy Acetylok Coenzyme - iw mitochondria β - Śpiewanie długich łańcuchów kwasów tłuszczowych i pirogronianu.
Zwiększa produkty acetylocholiny.
Stymuluje syntezę białka i fosfolipidów błon komórkowych.
Stymuluje syntezę cholesterolu.
Instenon.- Trzypartyjski lek nootropowy.
To jest Fillin:
Zmniejsza całkowitą odporność na peryferyjną statki;
Zwiększa minutę serca.
Powiedz:
Daje efekt nootropowy, aktywujący centra dróg oddechowych i naczyniowych, układu limbicznego i formację startową.
Heksobendina:
Selektywnie stymuluje metabolizm wewnątrzkomórkowy, zwiększając wykorzystanie glukozy i tlenu, gdy glikoliza beztlenowy jest aktywowany pod niedotlenieniem.
2. Dezagregacja i terapia antykoagulantowa
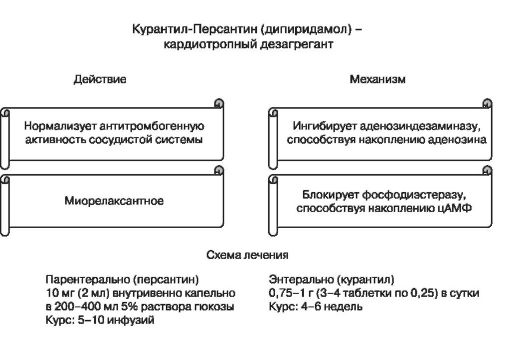 Niska masa cząsteczkowa Heparyny.
Niska masa cząsteczkowa Heparyny.
Frakcja (ciśnienie wapnia) 0,3 ml (7500 jednostek) na dobę podskórnie.
Kleksan (enochaparyna sodowa) 0,2 ml (20 mg) na dobę podskórnie.
Wpływ wielooświatowy na kompleks FETOPlaLentage ma ozon medyczny. Lokalny efekt ozonu: działalność dezynfekująca przeciwko bakteriom, wirusom i grzybom. Efekt systemu: Poprawa właściwości reologicznych krwi i mikrokrążenia jako całości; Aktywacja systemów enzymów ochrony przeciwutleniającej; stymulacja procesów organizmu zależnych na tlen; Wzmocnienie aktywności komórek immunokompetentowych.
Fundamentalny wpływ na exodue perinatal jest przebieg ciąży i funkcjonowanie kompleksu Fetoplaczenie, a także przepływu urodzenia i narodzin.
W przypadku braku efektu terapii konserwatywnej pokazano dostawa operacyjna - sekcja cesarańska, aw drugim okresie urodzenia, z głową w jamie małej miednicy - szczypce położnicze, z podglądem miednicy - ekstrakcję płód na koniec miednicy.
Zapobieganie hipoksji płodowej w porodzie
Zakończenie krewnych.
Pozycja boczna kobiety w pracy.
Terapia infuzji.
Wdychanie tlenu.
Terapia tocolitic.
INFUZENIE IWSAMICE.
Do tej pory kryterium głównym kryterium stanu noworodka jest ocena skali Apgar, która określa nie tylko stopień niedotlenienia, ale także (pośrednio) potrzeba środków resuscytacyjnych (tabela 22).
Uwaga:6-7 punktów - łagodne niedotlenia; 4-5 punktów - hipoksia wysokiego stopnia; Mniej niż 4 punkty - ciężka niedotlenienie.
Przyczyny asphyxes noworodków znajdują odzwierciedlenie w tabeli. 23.
Procedura zdarzeń resuscytacji
Ogrzewany (t \u003d 32-33 ° C).
Przywrócenie dróg oddechowych:
Ssanie śluzu;
Intubacja i sancja tchawicy i oskrzeli.
Wsparcie oddechu:
Torba ambo;
Sprzęt IVL;
Nalokson.
Wsparcie obiegowe:
Terapia infuzji;
Cadiotonics: Dopamine, Dobreks.
Masaż pośrednim serca przeprowadza się ze stabilnym bradykardią trwającą ponad 15-30 C, a tętno poniżej 60 UD / min
tło IVL.
Tabela 23.
Przyczyny asphyxia noworodków
Grupa powodów | Czynniki etiologiczne | Objawy kliniczne |
Pup Zobacz Puzzle Pelvic Podgląd błędnych pozycji Położniki | Zaburzenie krwi Hyvovolemia Shock |
|
Leki | Narkotyczne środki przeciwbólowe | Obcokość oddechu |
Wrodzona patologia | Infekcja wewnątrzmaciczna | Niepowodzenie kardiopulonaryczne |
Choroba matki i komplikacje ciąży | Cukrzyca cukru Eclampsia RH-konflikt | Hiponamii anemia aspiracja makoniowa |
Egzogenny i yatryny | Childbirth w zimnym pneumothorax, mediaStines na tle IVL | Serce hipotermii i płuca |
Śmiertelność niemowląt z Prd powoduje: 45,9% przypadków - wrodzone wady systemu cyrkulacji serca i krwi; W 32,9% - wiele defektów; W 18,4% - spina Bifida.i inne wady układu nerwowego. Zatem istotną rezerwą spadku śmiertelności niemowląt jest poprawa organizacji i poprawy jakości diagnozy prenatalnej.
Sposoby zmniejszenia chorobowości i śmiertelności okołoporodowej
Kompetentna konserwacja okresu prenatalnego.
Szerokie sceniosze prenatalne.
Szkolenie specjalistów w metodach diagnozy prenatalnej i interpretacji danych.
Przyciąganie znajomości o wysokim ryzyku perinatowym doświadczonych specjalistów i konsultantów.
Ekspert ocena przypadków śmiertelności perinatalnej.
Pracownicy personelu personelu.