Conferenza 15 Ipossia fetale e asfissia del neonato
La struttura della mortalità perinatale
Prematurità (50%).
Ipossia intrauterina:
Allungamento;
Ipossia nel parto.
Vizi di sviluppo.
Infezione.
Incidente o lesioni non correlate al parto.
Altre cause non classificate.
In frequenza assoluta, la causa più comune della mortalità perinatale è l'asfissia intrauterina. Lo sviluppo di insufficienza placentaria e asfissia del feto è associata al complesso di fattori materni e di frutta, comprese le possibilità adattive del feto.
Fattori che influenzano l'ossigenazione del feto
Ambiente esterno:
Pressione dell'ossigeno atmosferico.
Fattori materni:
La concentrazione di emoglobina e la sua affinità per l'ossigeno;
Adattamento cardiovascolare e respiratorio della madre.
Fattori placentali.
1. Fisiologico:
Il tasso di cavo e flusso sanguigno uterino.
2. strutturale:
L'area della superficie di diffusione dell'epitelio di Vorsin;
Lo spessore della membrana di diffusione del Vorsin;
Shunt di diffusione.
Fattori di frutta:
Concentrazione e predominare il tipo di emoglobina;
Emissione cardiaca e la distribuzione del flusso sanguigno.
Meccanismi di adattamento alla frutta per ipossia
Alta concentrazione di emoglobina.
Alta affinità di emoglobina fetale (FHB) all'ossigeno.
Flusso d'alto flusso sanguigno.
Il tasso di perfusione degli organi del feto è superiore alla necessità fisiologica per l'ossigeno.
Glicoliz anaerobico.
Classificazione dell'ipossia fett
Cronico.
L'aggravamento di cronico.
Classificazione ipossia
Ipossico:
Ipossia madre (patologia extragentale);
Insufficienza placentaria (distacco di placenta).
Gemica:
Malattie fetali con disturbi del legame di ossigeno (malattia emolitica).
Circolatorio:
Compressione della pupovina;
Cardiopatia congenita.
Tessuto:
Utilizzo incompleto dell'ossigeno con i tessuti in violazione dei sistemi enzimatici.
Le principali cause dell'ipossia (angoscia) del feto
Insufficienza placentale.
Patologia del feto.
Compressione del cavo.
Ipossia madre.
L'insufficienza placentaria è caratterizzata da una diminuzione graduale della trasmissione di ossigeno e sostanze nutritive al feto.
Il passaggio dei nutrienti è la prima funzione rotta con FPN con la formazione di un ritardo della crescita fetale intrauterina, per la diminuzione della funzione respiratoria della placenta con la formazione di ipossia. L'ipossia persistente provoca metabolismo e optosi anaerobica del feto. Pertanto, una significativa manifestazione clinica dell'insufficienza placentale cronica è il ritardo nella crescita del feto.
Sotto la SZRP del feto, l'incomprensione delle sue dimensioni con normale per un determinato periodo di gravidanza è intesa. Il criterio iniziale per la presenza di un SZRP in un bambino è quello di ridurre il valore del suo peso corporeo e (o) caratteristica di crescita dell'età gestazionale, per 2 settimane (o più) meno di quella effettiva.
Unificando la terminologia in conformità con l'ICD-10, lo consideriamo opportuno denotare il termine "forma asimmetrica di SZRP" una piccola massa del feto per questa età gestazionale (RO.5.0), il termine "forma szrp simmetrica" \u200b\u200b- Una piccola dimensione fetale per una determinata età gestazionale (Ro.5.1) e il termine "ipotrofia" - patologia associata all'errore fetale (RO.5.2).
L'eziologia e la patogenesi SZRP si riflettono in FIG. 101.
Fico. 101.Eziologia e Patogenesi SZRP
Durante la generalizzazione delle cause dello sviluppo del SZRP fetale sono ridotti a quanto segue.
1. Disturbi metabolici dovuti a varie complicanze di gravidanza.
2. Anomalie congenite o infezione intrauterina.
3. Insufficienza della produzione di ormoni crescita fetale o patologia dei loro recettori.
Le direzioni principali nel trattamento dell'insufficienza della funzione placenta sono le seguenti.
1. Normalizzazione della circolazione del sangue placento uterina.
2. Normalizzazione dello scambio di gas tra l'organismo della madre e il feto.
3. Migliorare l'attività metabolica della placenta.
4. Impatto sul corpo fetale, che è una placenta (percorso di scambio paraplventory).
Principi della teoria della sezione di insufficienza placentare
Terapia per infusione.
Terapia anabolica, nootropica (actovegin, cloruro carnitina, instanon, otat potassio, riboxin, ecc.).
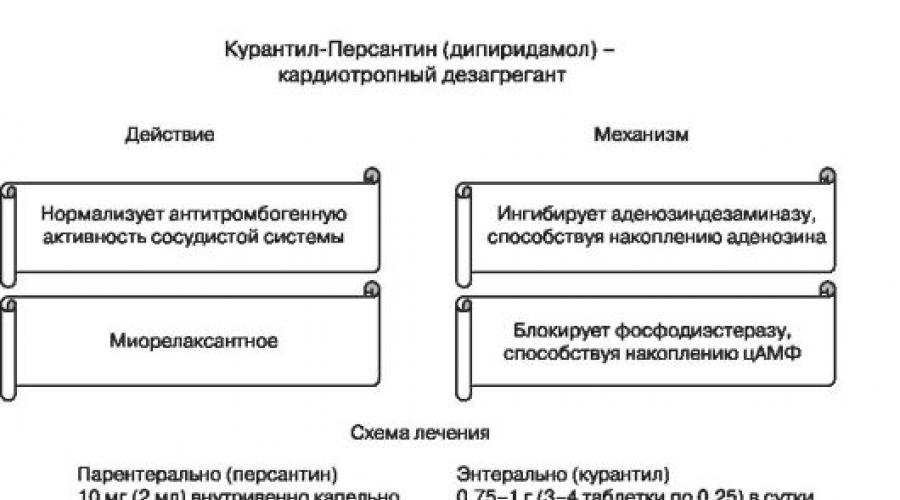
Terapia sgradistica (kuraaltl, aspirina, basso peso molecolare eparina, penentoxifillain, xantinol nicotina, ecc.).
Terapia antiossidante (acido ascorbico, tocoferolo).
Terapia tocolytica.
Terapia di ozono.
Terapia etiotropica.
1. Terapia anabolica
Aktovegin.- Pepidi di peso molecolare amoderivat e acidi nucleici.
Azione di base- un aumento del metabolismo energetico della cella. Meccanismi d'azione.
Aumenta il consumo intracellulare e il trasporto del glucosio cinque volte.
Aumenta lo smaltimento e il consumo di ossigeno.
Stimola la biosintesi dei lipidi.
Cloruro carnitina
Il principale effetto farmacologico- Aumentare lo scambio di energia della cella.
Meccanismi d'azione.
Esegue il trasporto intracellulare acetil coenzima - e in mitocondria β - cantando acidi grassi a catena lunga e piruvato.
Aumenta i prodotti acetilcolina.
Stimola la sintesi di proteine \u200b\u200be fosfolipidi delle membrane cellulari.
Stimola la sintesi del colesterolo.
Instanon.- farmaco nootropico trionomamente.
Questa è Filinin:
Riduce la resistenza periferica totale delle navi;
Aumenta il minuto del volume del cuore.
Mangiato:
Dà un effetto nootropico, attivando centri respiratori e vascolari, un sistema limbico e una formazione reticolare.
Hexobendine:
Stimola selettivamente il metabolismo intracellulare, aumentando l'utilizzo di glucosio e ossigeno quando la glicolisi anaerobica è attivata sotto ipossia.
2. Disaggregazione e terapia anticoagulante
 Eparine del peso molecolare basso.
Eparine del peso molecolare basso.
FractionRine (pressione di calcio) 0,3 ml (7500 unità) al giorno per via sottocutanea.
Kleksan (sodio enochaparin) 0,2 ml (20 mg) al giorno per via sottocutanea.
L'influenza multifacetica sul complesso fetoplacentage ha ozono medico. Effetto ozono locale: disinfezione dell'attività contro batteri, virus e funghi. Effetto del sistema: migliorare le proprietà reologiche del sangue e della microcircolazione nel suo complesso; Attivazione di sistemi enzimatici di protezione antiossidante; stimolazione dei processi di organismo dipendenti dall'ossigeno; Rafforzare l'attività di cellule immunocompetenti.
Un impatto fondamentale sull'esodo perinatale è il corso della gravidanza e il funzionamento del complesso fetoplacentano, nonché il flusso di nascita e nascita.
In assenza dell'effetto della terapia conservativa, viene mostrata la consegna operativa - la sezione cesarea, e nel secondo periodo di nascita, con la testa nella cavità del piccolo bacino - nostrezzanti ostetriche, con un'anteprima pelvica - l'estrazione di il feto per la fine pelvica.
Prevenzione dell'ipossia fetale nel parto
Cessazione dei parenti.
Posizione laterale della donna in manodopera.
Terapia per infusione.
Inalazione di ossigeno.
Terapia tocolytica.
Infusione intrahamemic.
Ad oggi, il criterio principale per lo stato del neonato è la valutazione sulla scala APGAR, che determina non solo il grado di ipossia, ma anche (indirettamente) la necessità di misure di rianimazione (tabella 22).
Nota:6-7 punti - lieve ipossia; 4-5 punti - Ipossia ad alta gradi; Meno di 4 punti - grave ipossia.
Le ragioni degli asfise dei neonati si riflettono nella tabella. 23.
Procedura per gli eventi di rianimazione
Riscaldato (T \u003d 32-33 ° C).
Ripristino del tratto respiratorio:
Aspirazione di muco;
Intubazione e sgaazione di trachea e bronchi.
Supporto respiro:
Borsa Ambo;
Hardware ivl;
Naloxone.
Supporto della circolazione:
Terapia per infusione;
Cadiotonica: dopamina, dobtreks.
Il massaggio cardiaco indiretto viene effettuato con una Bradycardia stabile che dura più di 15-30 c e frequenza cardiaca inferiore a 60 UD / min
sfondo di IVL.
Tabella 23.
Le cause di asfissia dei neonati
Gruppo di motivi. | Fattori eziologici | Manifestazioni cliniche |
Pup di vista Puzzle Anteprima Pelvica Posizioni errate Ostentetric Tins | Impairment del sangue Shock dell'ipovolmia |
|
Farmaci | Sedativi di analgesici narcotici | Esterno di respirazione |
Patologia congenita | Infezione intrauterina | Fallimento cardiopolmonare |
La malattia della madre e le complicanze della gravidanza | Diabete di zucchero Eclampsia RH-Conflict | Aspirazione matrimoniale anemia iponcemia |
Exogeno e Yatrogenic. | Parto nel freddo pneumotorace, mediastine sullo sfondo di ivl | Hypotermia cuore e polmoni |
Mortalità infantile da PRD Cause in: 45,9% dei casi - difetti congeniti del sistema di circolazione del sangue e del cuore; nel 32,9% - più difetti; Nel 18,4% - spina bifida.e altri vizi del sistema nervoso. Pertanto, una sostanziale riserva di declino della mortalità infantile è migliorare l'organizzazione e migliorare la qualità della diagnosi prenatale.
Modi per ridurre la morbilità e la mortalità perinatale
Mantenimento competente del periodo prenatale.
Ampia screening prenatale.
Formazione di specialisti nei metodi di diagnosi prenatale e interpretazione dei dati.
Attrarre la conoscenza dell'alta perinatale rischio di specialisti e consulenti esperti.
Valutazione degli esperti dei casi di mortalità perinatale.
Personale personale del personale.