سخنرانی 15 هیپوکسی جنین و آسفیکسی از نوزادان
ساختار مرگ و میر پریناتال
نارضایتی (50٪).
هیپوکسی داخل رحمی:
کشش؛
هیپوکسی در زایمان.
انگیزه های توسعه
عفونت
تصادف یا آسیب به زایمان نیست.
سایر علل غیر طبقه بندی شده.
در فراوانی مطلق، شایع ترین علت مرگ و میر پریناتال، آسفیکسی های داخل رحمی است. توسعه نارسایی جفتی و آسفیکسیک جنین با مجموعه ای از عوامل مادر و میوه، از جمله امکانات تطبیقی \u200b\u200bجنین همراه است.
عوامل موثر بر اکسیژن جنین
محیط خارجی:
فشار اکسیژن اتمسفر.
عوامل مادر:
غلظت هموگلوبین و وابستگی آن به اکسیژن؛
انطباق قلب و عروق و تنفسی مادر.
عوامل جفتی
1. فیزیولوژیک:
میزان کابل و جریان خون رحم.
2. ساختاری:
منطقه سطح انتشار اپیتلیوم وورزین؛
ضخامت غشای انتشار وورسین؛
shunts diffusion
عوامل میوه:
غلظت و غلظت نوع هموگلوبین؛
انتشار قلب و توزیع جریان خون.
مکانیسم سازگاری میوه برای هیپوکسی
غلظت هموگلوبین بالا.
وابستگی بالا هموگلوبین جنین (FHB) به اکسیژن.
نرخ جریان خون بالا.
میزان پرفیوژن اندام های جنین بالاتر از نیاز فیزیولوژیکی اکسیژن است.
Glycoliz بی هوازی.
طبقه بندی Hypoxia fett
مزمن
تشدید مزمن.
طبقه بندی هیپوکسی
هیپوکسیک:
مادر هیپوکسی (پاتولوژی اضطراب)؛
نارسایی جفتی (جداسازی جفت).
GEMIC:
بیماری های جنینی با اختلالات اتصال اکسیژن (بیماری همولیتیک).
گردش خون:
فشرده سازی Pupovina؛
بیماری قلبی مادرزادی.
بافت:
استفاده ناقص از اکسیژن با بافت ها در نقض سیستم های آنزیمی.
علل اصلی هیپوکسی (پریشانی) جنین
نارسایی جفتی
آسیب شناسی جنین.
فشرده سازی بند ناف
مادر هیپوکسی.
نارسایی جفتی با کاهش تدریجی انتقال اکسیژن و مواد مغذی به جنین مشخص می شود.
عبور مواد مغذی اولین عملکردی است که با FPN با تشکیل تاخیر رشد جنین داخل رحمی شکسته می شود، زیرا کاهش عملکرد تنفسی جفت با تشکیل هیپوکسیا را کاهش می دهد. هیپوکسی مداوم باعث متابولیسم بی هوازی و اپتوز جنین می شود. بنابراین، تظاهرات بالینی قابل توجهی از نارسایی مزمن مزمن، تاخیر در رشد جنین است.
تحت SZRP جنین، ناسازگاری از اندازه های آن با عادی برای یک دوره معین بارداری درک می شود. معیار اولیه برای حضور SZRP در یک کودک، کاهش ارزش وزن بدن و (OR) ویژگی رشد سن حاملگی، به مدت 2 هفته (یا بیشتر) کمتر از یک واقعی است.
با یکپارچگی اصطلاحات مطابق با ICD-10، ما آن را در نظر می گیریم که اصطلاح "فرم نامتقارن SZRP" یک توده کوچک جنین را برای این سن حاملگی (RO.5.0) نشان می دهد، اصطلاح "فرم متقارن SZRP" - یک اندازه جنینی کوچک برای یک سن حاملگی داده شده (RO.5.1) و اصطلاح "هیپوتروفی" - پاتولوژی مرتبط با نارسایی جنین (RO.5.2).
علت و پاتوژنز SZRP در شکل ها منعکس می شود. 101
شکل. 101علت و پاتوژنز SZRP
هنگامی که تعمیم علل توسعه SZRP جنین به موارد زیر کاهش می یابد.
1. اختلالات متابولیک به علت عوارض مختلف حاملگی.
2. ناهنجاری های مادرزادی یا عفونت داخل رحمی.
3. نارسایی تولید هورمون های رشد جنین یا آسیب شناسی گیرنده های آنها.
جهات اصلی در درمان نارسایی عملکرد جفت به شرح زیر است.
1. عادی سازی گردش خون رحم رحم.
2. عادی سازی تبادل گاز بین ارگانیسم مادر و جنین.
3. بهبود فعالیت متابولیک جفت.
4. تاثیر بر روی بدن جنین، که یک جفت (مسیر مبادله پاراپلومتری) است.
اصول تئوری نارسایی جفت
تزریق تزریق
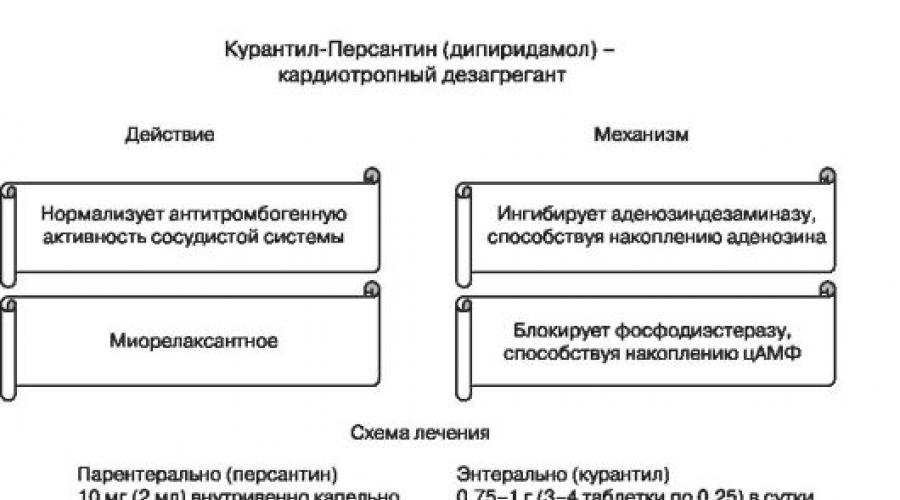
آنابولیک، درمان نوتروپیک (Actovegin، Carnitine chloride، Instenon، Orotat پتاسیم، ریبوکسین، و غیره).
درمان فلج (Kuraltyl، آسپیرین، هپارین های کم مولکولی، پنتوکسیفیلین، Xanthinol نیکوتین، و غیره).
درمان آنتی اکسیدان (اسید اسکوربیک، توکوفرول).
درمان توکولیتیک
درمان اوزون
درمان اتتوروپیک
1. درمان آنابولیک
aktovegin- پپتید وزن مولکولی کم و اسیدهای نوکلئیک کم.
اقدام اساسی- افزایش سوخت متابولیسم انرژی سلول. مکانیسم های عمل
افزایش مصرف داخل سلولی و انتقال گلوکز را پنج بار افزایش می دهد.
دفع و مصرف اکسیژن را افزایش می دهد.
تحریک بیوسنتز لیپید را تحریک می کند.
کلرید کارنیتین
اثر اصلی داروسازی- افزایش تبادل انرژی سلول.
مکانیسم های عمل
حمل و نقل داخل سلولی استیل کوآنزیم را انجام می دهد - و در میتوکندری β - آواز اسیدهای چرب زنجیره طولانی و پیرووات.
محصولات استیل کولین را افزایش می دهد.
سنتز پروتئین و فسفولیپید های غشاهای سلولی را تحریک می کند.
تحریک سنتز کلسترول را تحریک می کند.
مبداء- داروهای بیوتروپیک سه مولفه.
این Isfillin:
کل مقاومت محیطی عروق را کاهش می دهد؛
حجم دقیقه قلب را افزایش می دهد.
خوردها:
این اثر نووتروپیک، فعال کردن مراکز تنفسی و عروقی، یک سیستم لنفاوی و تشکیل یکپارچه را فراهم می کند.
hexobendine:
به طور انتخابی متابولیسم داخل سلولی را تحریک می کند، افزایش استفاده از گلوکز و اکسیژن زمانی که گلیکولیز بی هوازی تحت هیپوکسی فعال می شود.
2. تجزیه و درمان ضد انعقاد
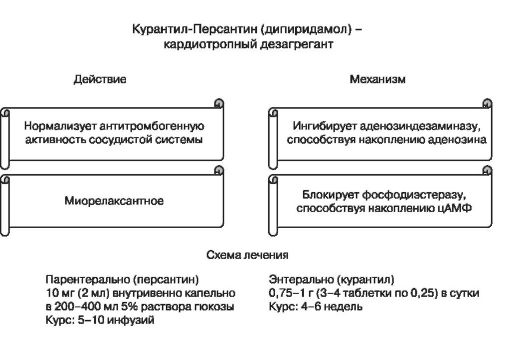 هپارین های کم وزن مولکولی.
هپارین های کم وزن مولکولی.
کسررر (فشار کلسیم) 0.3 میلی لیتر (7500 واحد) در روز زیر جلدی.
Kleksan (سدیم Enochaparin) 0.2 میلی لیتر (20 میلی گرم) در روز زیر جلدی.
تأثیر چند گانه بر روی مجتمع fetoplacentage دارای ازن پزشکی است. اثر اوزون محلی: فعالیت ضد عفونی کننده در برابر باکتری ها، ویروس ها و قارچ ها. اثر سیستم: بهبود خواص رئولوژیکی خون و میکروسیکولاسیون به طور کلی؛ فعال سازی سیستم های آنزیم حفاظت از آنتی اکسیدان؛ تحریک فرایندهای ارگانیسم وابسته به اکسیژن؛ تقویت فعالیت سلول های ایمونوگرافی.
تأثیر اساسی بر خروج پریناتال، دوره بارداری و عملکرد مجتمع فتوپلاکتار، و همچنین جریان تولد و تولد است.
در غیاب اثر درمان محافظه کارانه، تحویل عملیاتی نشان داده شده است - بخش سزارین، و در دوره دوم تولد، با سر در حفره لگن کوچک - تفنگ های مامایی، با پیش نمایش لگن - استخراج از جنین برای پایان لگن.
پیشگیری از هیپوکسی جنین در زایمان
خاتمه خویشاوندان
موقعیت جانبی زن در کار.
تزریق تزریق
استنشاق اکسیژن.
درمان توکولیتیک
تزریق داخل رحمی
تا به امروز، معیار اصلی برای وضعیت نوزادان، ارزیابی مقیاس APGAR است که نه تنها درجه هیپوکسی، بلکه همچنین (به طور غیر مستقیم) نیاز به فعالیت های احیای را تعیین می کند (جدول 22).
توجه داشته باشید:6-7 امتیاز - هیپوکسی خفیف؛ 4-5 امتیاز - هیپوکسی درجه بالا؛ کمتر از 4 امتیاز - هیپوکسی شدید.
دلایل آسفایشهای نوزادان در جدول منعکس شده است. 23.
روش رویدادهای احیاء
گرما (T \u003d 32-33 درجه سانتیگراد).
ترمیم دستگاه تنفسی:
مکش موکوس؛
لوله گذاری و بهداشت تراشه و برونش.
پشتیبانی از نفس:
کیسه Ambo؛
سخت افزار IVL؛
نالوکسون
پشتیبانی گردش مالی:
تزریق تزریق؛
cadiotonics: dopamine، dobtreks.
ماساژ قلب غیر مستقیم با یک برادیکاردی پایدار انجام می شود که بیش از 15-30 درجه سانتیگراد و ضربان قلب کمتر از 60 UD / min در
پس زمینه IVL
جدول 23
علل آسفیکسی نوزادان
گروهی از دلایل | عوامل اتيولوژيک | تظاهرات بالینی |
پازل نمایش پازل پازل Plevic پیش نمایش موقعیت های اشتباه زایمان زایمان | اختلالات خون هیپوفولمی شوک |
|
داروها | آرام بخش ضد درد مواد مخدر | خارجی تنفس |
آسیب شناسی مادرزادی | عفونت داخل رحمی | شکست قلب و عروق |
بیماری مادر و عوارض حاملگی | دیابت شکر اکلامپسی RH- منازعه | آسپیراسیون کم خونی آنفونسمی |
Exogenous و Yatrogenic | زایمان در پنوموتوراکس سرد، Mediastines در پس زمینه IVL | قلب هیپوترمی و ریه ها |
مرگ و میر نوزاد از علل PRD در: 9/45٪ موارد - نقص مادرزادی از قلب و سیستم گردش خون؛ در 32.9٪ - نقص های چندگانه؛ در 18.4٪ - اسپینا بیفیدا.و دیگر اختلالات سیستم عصبی. بنابراین، ذخایر قابل توجهی از کاهش مرگ و میر نوزادان، بهبود سازمان و بهبود کیفیت تشخیص قبل از زایمان است.
راه های کاهش مرگ و میر و مرگ و میر پریناتال
حفظ صلاحیت دوره قبل از زایمان.
غربالگری گسترده قبل از زایمان.
آموزش متخصصان در روش های تشخیص و تفسیر قبل از زایمان.
جذب آگاهی از خطر ابتلا به پرناتال بالا متخصصان و مشاوران با تجربه.
ارزیابی کارشناس موارد مرگ و میر پریناتال.
کارکنان کارکنان کارکنان